人生の最終段階(終末期)における医療・ケアについて
我が国の総人口に占める65歳以上の割合(高齢化率)は年々増加しており、令和6年10月1日現在、29.3%に達しています1)。
また、2070年には65歳以上人口が約2.5人に1人という社会になる見通しとなる中(図1)、高齢期を支える医療・介護の重要性はより一層高まってきています。
こうした中、多くの高齢者は自宅など住み慣れた環境での療養を望んでおり、人生の最期まで自分らしい生活を続けることができるように支援する終末期在宅医療の体制構築が進んできています2)。
しかしながら、「自分らしく最期を迎える」ということは、そう簡単なことではありません。社会資源などの課題もありますが、終末期は本人の健康状態によっても大きく左右されてくるからです。
実際、内閣府の調査でも3)、高齢期の不安として「体力の衰え」、「がんや生活習慣病になること」、「認知症になること」などが挙げられており、自分らしく人生の最終段階まで過ごすために、事前に様々なことを考え、共有しておく必要があるのです。
この課題に対し、近年注目されているのが「Advance Care Planning(ACP/人生会議)」です。
ACPは「今後の治療・療養について患者・家族と医療従事者があらかじめ話し合う自発的なプロセス」とされており4)、患者本人の人生観や価値観、希望に沿った将来の医療やケアの方向性を家族や医療・介護従事者と共有し、意思決定の支援に役立てるというものです。
日本老年医学会は「ACP推進に関する提言」の中で、高齢者にとって医療とケアは切り離せない連続的なものであり、ACPは医療・介護の両領域において幅広く適用されるべきであると述べています。
その実践においては、医師や訪問看護師、ケアマネジャー、施設の生活相談員などが中心的な役割を担うことが期待されています。
しかし、ACPは特定の職種だけが担うものではありません。私たちリハビリ職も医療従事者の一員として、この考え方を十分に理解し、本人の価値観や生活への思いに寄り添いながら、終末期の「その人らしい暮らし」の実現を支えていく関わりが求められています。
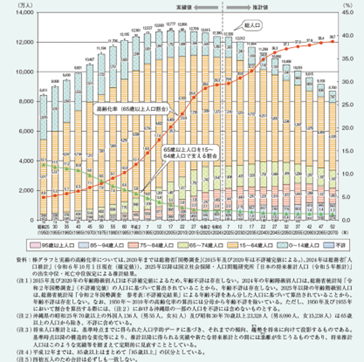
図1.高齢化の推移と将来推計(内閣府HPより抜粋)
終末期のリハビリテーション?何をすればいいの?
訪問リハビリの現場では、人生の最終段階(終末期)にある方と関わる場面が、決して特別なものではなくなってきています。訪問リハビリの対象者は、要支援者・軽度要介護者ばかりではありません。
全国的に在宅療養支援診療所や病院、訪問看護ステーション数の増加に伴い、重症度の高い方や医療依存度の高い担当利用者が自宅で最期を迎えるケースも増えてきています。
そのため、訪問リハビリに携わるセラピストにとっては、「人生最期の日々をどう過ごすか」という生活の質への視点がより大事になってきます。
そこで、今回は「住み慣れた地域で、その人らしい生活を最期まで続ける」ために、セラピストが押さえておきたいポイントを3点ご提示します。
ポイント① 対象者の積み重ねてきた人生に敬意と関心をもつ
日本医師会が示す「人生の最期に至る軌跡(図2)」にもあるように、人によって人生の最期に至る軌跡は大きく異なります。がんのように短期間で急激に状態変化をもたらす場合もあれば、フレイルのようにゆっくりと最期を迎える場合もあります。
終末期のリハビリは、機能訓練による回復に向けた関わりは相対的に意味をもちにくくなります。一方で、生活環境を整えたり、動作を工夫したりする代償的アプローチや助言はその方の生活のしやすさにつながる重要な視点になります。
ここで筆者が特に大切だと考えているのは、「対象者の積み重ねてきた人生に敬意と関心をもつ」姿勢です。訪問リハビリの個別的な関わりは、その方の思いを丁寧に引き出すことができます。
つまり、その方が何を大切にし、どのような誇りを持って過ごされてきたのか(過去)、今の自分をどう捉えているのか(現在)、これからをどう過ごしていきたいと思っているのか(未来)といった「人生の文脈」と「価値観」に敬意と関心をもつことが終末期リハビリの核になると思います。
これにより、「家族と食卓を囲む時間を大事にしたい」、「庭に植えた梅の木をみながら季節を感じたい」など、その方のwell-beingにつながる具体的な目標や支援を提供していけると思います。
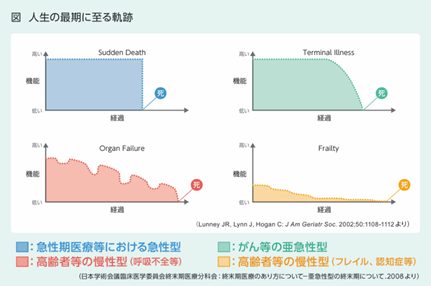
図2.「終末期医療 アドバンス・ケア・プランニング(ACP)から考える」リーフレットより抜粋(日本医師会)
ポイント② 家族支援
この時期に支援が必要なのは本人だけじゃありません。日々高い緊張感の中で本人を支えている家族にも十分配慮する必要があります。
医療・介護サービス提供者やケアマネジャーは、家族の介護負担感を軽減するためにケアプランを整えたり、心理的支援や介護方法の助言、福祉用具紹介などを行います。
ですが、家族支援にあたっては介護負担面だけではなく、介護肯定面も合わせた広い視点をもつことが重要との指摘がある他、介護を肯定的に意味づけることによって、負担軽減や介護継続に影響を与えることも示されています5,6)。
もちろん、家族の関係性にもよりますが、本人との情緒的交流に目を向けたり、自身の成長や役割に意味を見出せるような関わりが有効な方法の一つであると考えられています7)。
プラスの側面を見つけることが得意なリハビリ職にとってこの視点は活かしやすいはずです。またリハビリ職は、家族と過ごす当たり前の時間や、本人が望むことを叶える時間を、共有経験として意図的に演出することもできます。家族が肯定的に受け止められるよう支援していくこともこの時期ならではの大切な関わりです。
ポイント③ チーム連携を意識する
冒頭でも述べましたが、現在、アドバンス・ケア・プランニング(ACP)の実践が重視されてきています。場合によっては、医師から厳しい現実を告げられることもあります。こうした他職種の動きを意識しておくと、当事者の心境に応じた声かけやトーンなど関わり方が変わってきます。
また、リハビリの時間で得られたその方の「価値観」や「現状の受け止め」、「心の機微」などをチームで共有することも大事です。これによって、医師やケアマネジャーらが絶妙なタイミングで本人の意思を確認できるなど、本人・家族の望む暮らしを支えるためのチーム動きが良くなります。
医療・介護サービス提供者は、限られた訪問時間でしか様子を知ることができません。だからこそ、多職種が情報を持ち寄りその方の全体を理解しようとする姿勢が求められるのです。一職種だけでは「自分らしく最期まで過ごす」ことを支援できません。リハビリ職の小さな気づきはチームの大きな力になるはずです。
まとめ
人生の最終段階(終末期)にある方の医療・ケアの目標は、「穏やかにその人らしく過ごす」ことだと思います。また、その人の人生の文脈や価値観を大切にしながら、意味のある作業を通じて「できる、できた」を本人・家族に実感してもらうことがwell-beingにつながる訪問リハビリの役割です。
日々の中で、夢中になれる時間や集中できる時間は気持ちを切り替えるきっかけとなり、時には希望そのものとなったりします。特にこの時期を過ごす人たちにとって、かけがえのない体験になり得ます。
「最期の過ごし方」ではなく、「最期まで生きること」を支援する職種として、生の時間と空間の内容が少しでも豊かになることを目指すことが一つの指針になると考えています。
そして、リハビリで引き出されるその人らしさをチームで共有しながら、本人・家族をともに支えていくことがこの時期の私たちの大切な役割だと思います。
参考文献
1)内閣府:https://www8.cao.go.jp/kourei/whitepaper/w-2025/html/zenbun/s1_1_1.html
2)厚生労働白書:https://www.mhlw.go.jp/wp/hakusyo/kousei/22/dl/zentai.pdf
3)日本医師会:https://www.med.or.jp/dl-med/teireikaiken/20180307_31.pdf
4)厚生労働省:https://www.mhlw.go.jp/file/05-Shingikai-10801000-Iseikyoku-Soumuka/0000173561.pdf
5)Lawton MP, Kleban MH, Moss M, Rovine M, Glicksman A. Measuring Caregiving Appraisal. Journal ofCenmtolonv: PSYCHOLOGICAL SCIENCES [Internet]. 1989 [cited 2022 Sep 29];44(3):6–7. Available from: https://academic.oup.com/geronj/article/44/3/P61/595300
6)Sanjo M, Morita T, Miyashita M, Shiozaki M, Sato K, Hirai K, et al. Caregiving Consequences Inventory: A measure for evaluating caregiving consequences from the bereaved family member’s perspective. Psychooncology. 2009;18(6):657–66.7)櫻井成美:介護肯定感がもつ負担軽減効果.心理学研究. 1999;70(3):203-210.





